defensas bajas causas, síntomas y cuándo preocuparse
¿Siempre enfermo? descubre las defensas bajas causas y respuestas Descubre las causas reales y cuándo necesitas un estudio inmunológico. Dr. Torres, inmunólogo en Barcelona, te guía.
INFECCIONES
5/13/20266 min leer
Defensas bajas: causas reales, síntomas y cuándo necesitas un inmunólogo
Dr. Juan Torres Canizales · Inmunólogo Clínico · Nº Colegiado: 59114 · Actualizado: abril 2026
"Tengo las defensas bajas." Es una de las frases que más escucho, tanto en mi consulta de Barcelona como en el lenguaje cotidiano. La gente la usa cuando se resfría a menudo, cuando está cansada, cuando llega el otoño y siente que su cuerpo no aguanta.
Pero ¿qué significa realmente "tener las defensas bajas"? ¿Es algo que se pueda medir? ¿Y cuándo deja de ser algo pasajero para convertirse en un problema médico real?
En este artículo voy a explicarte qué hay de cierto (y qué de mito) detrás de las "defensas bajas", cuáles son las causas reales de un sistema inmunitario debilitado y cuándo deberías preocuparte lo suficiente como para pedir un estudio inmunológico.
¿Qué son las "defensas" desde el punto de vista médico?
Cuando hablamos de "defensas" nos referimos al sistema inmunitario: un conjunto de órganos, células y proteínas que trabajan de forma coordinada para protegerte frente a infecciones (bacterias, virus, hongos, parásitos) y vigilar la aparición de células anómalas (tumorales).
Los principales componentes son:
¿Cuáles son las causas reales de las defensas bajas?
Causas que SÍ debilitan el sistema inmunitario
1. Inmunodeficiencias primarias (genéticas)
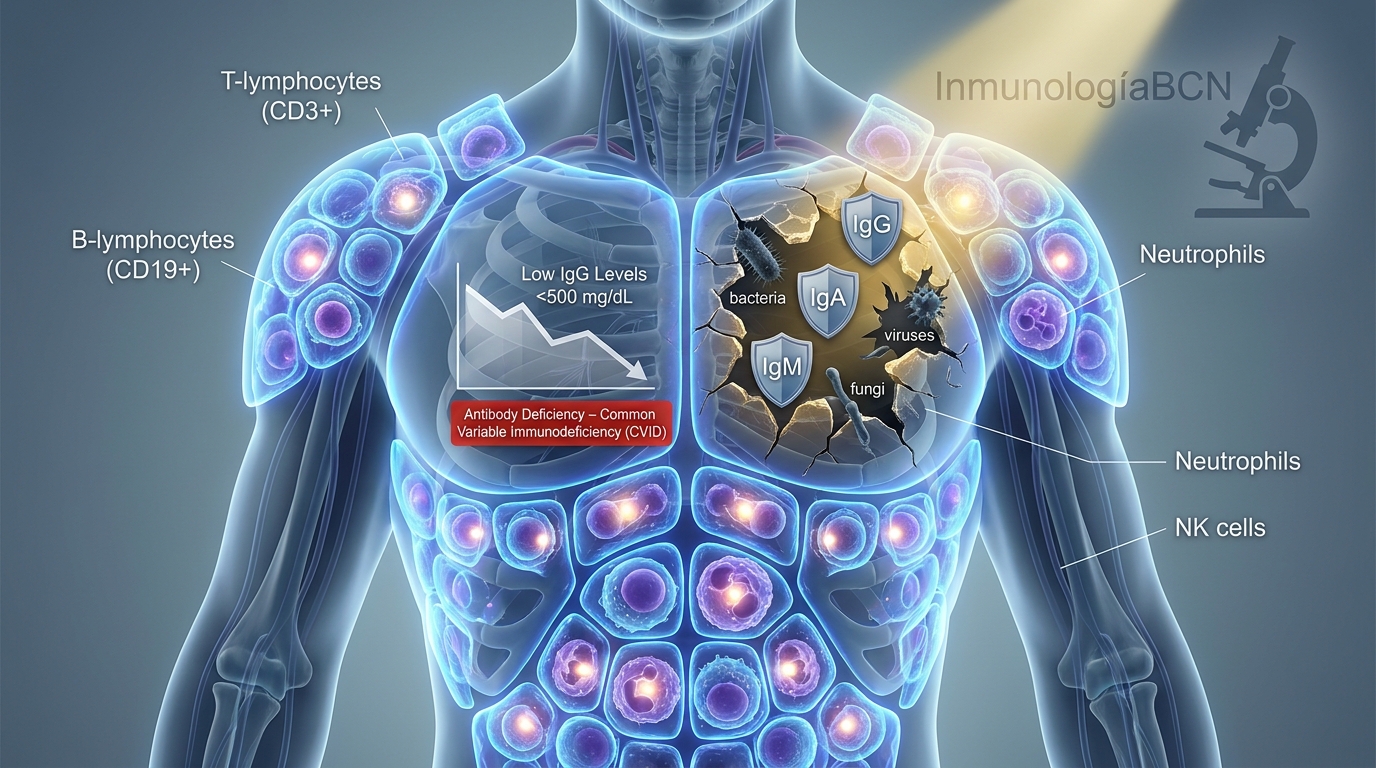
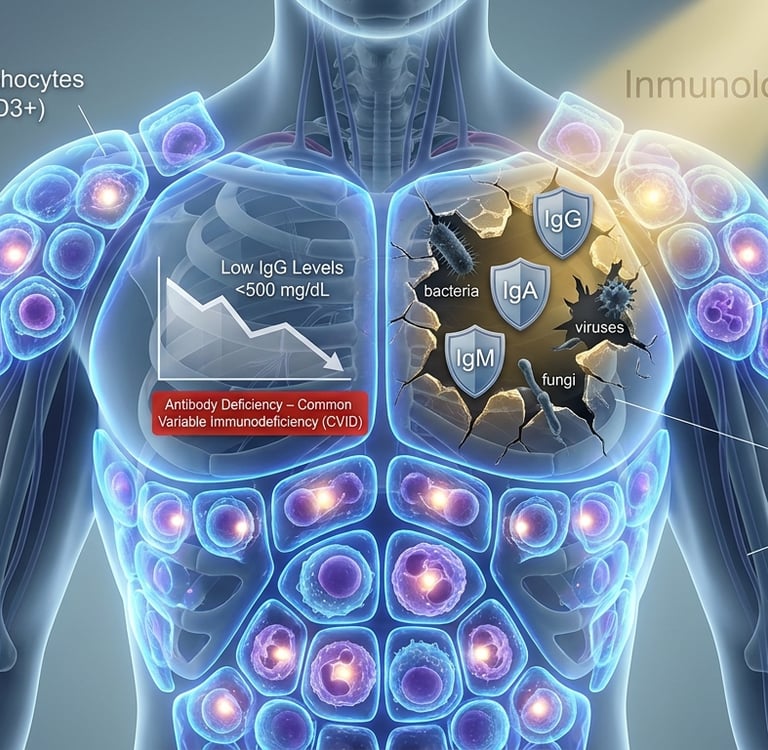
Son defectos genéticos del sistema inmune presentes desde el nacimiento. La más frecuente en adultos es la inmunodeficiencia común variable (IDCV), que cursa con niveles bajos de inmunoglobulinas (IgG, IgA) e infecciones recurrentes. Debuta frecuentemente entre los 20-40 años.
Puedes ampliar información en nuestra página sobre inmunodeficiencias en Barcelona.
2. Fármacos inmunosupresores
Corticoides a dosis altas o prolongadas (>15 mg/día de prednisona durante >3 semanas)
Quimioterapia — Destruye células inmunes junto con las tumorales
Metotrexato, azatioprina, micofenolato — Usados en enfermedades autoinmunes
Rituximab — Elimina los linfocitos B. El déficit puede durar meses a años
Inhibidores de JAK (tofacitinib, baricitinib) — Alteran la señalización inmune
3. Infección por VIH
El VIH destruye los linfocitos T CD4+, los "directores" de la respuesta inmune. Sin tratamiento antirretroviral, el sistema inmune se deteriora progresivamente (SIDA). Con tratamiento adecuado, los niveles de CD4 se recuperan y la función inmune se normaliza.
4. Enfermedades hematológicas
Leucemia linfática crónica (LLC) — Produce hipogammaglobulinemia en el 20-70% de los pacientes
Mieloma múltiple — Produce anticuerpos anómalos que no protegen e inhibe la producción de los normales
Linfomas — Pueden alterar la inmunidad celular y humoral
5. Malnutrición y déficits nutricionales
Desnutrición calórico-proteica — La causa más frecuente de inmunodeficiencia a nivel mundial
Déficit de zinc — Afecta la función de linfocitos T y NK
Déficit de vitamina D — Niveles <20 ng/mL se asocian a mayor susceptibilidad a infecciones respiratorias
Déficit de hierro — Altera la función de los neutrófilos
Déficit de vitamina B12 y ácido fólico — Pueden causar neutropenia y linfopenia
6. Envejecimiento (inmunosenescencia)
A partir de los 60-65 años, el sistema inmune sufre cambios progresivos:
Disminución de la producción de linfocitos T nuevos (involución del timo)
Menor diversidad del repertorio inmune
Peor respuesta a vacunas
Mayor susceptibilidad a infecciones y tumores
7. Estrés crónico y falta de sueño
El estrés mantenido eleva el cortisol, que tiene efecto inmunosupresor:
Reduce la actividad de linfocitos T y NK
Disminuye la producción de citocinas proinflamatorias
Aumenta la susceptibilidad a infecciones respiratorias (estudio Carnegie Mellon: personas con estrés crónico tienen un riesgo 2-3 veces mayor de desarrollar un resfriado)
La privación de sueño (<6 horas/noche de forma crónica) tiene efectos similares.
8. Diabetes mal controlada
La hiperglucemia crónica:
Altera la función de los neutrófilos (quimiotaxis, fagocitosis, killing)
Favorece las infecciones urinarias, cutáneas y respiratorias
Aumenta el riesgo de complicaciones infecciosas graves
9. Pérdida de proteínas
Síndrome nefrótico — Pérdida urinaria de inmunoglobulinas (sobre todo IgG)
Enteropatía pierde-proteínas — Pérdida intestinal de inmunoglobulinas
Quemaduras extensas — Pérdida cutánea de proteínas
¿Qué NO baja las defensas (pero la gente cree que sí)?
Es importante desmontar algunos mitos:
❌ Salir a la calle con el pelo mojado — El frío no causa infecciones. Los virus sí. El frío puede favorecer la transmisión viral (por hacinamiento en interiores), pero no debilita el sistema inmune.
❌ "Cambios de tiempo" — Las fluctuaciones de temperatura no bajan las defensas. Lo que ocurre es que ciertos virus tienen estacionalidad (gripe en invierno, enterovirus en verano).
❌ No tomar vitamina C suficiente — La vitamina C tiene un papel en la función inmune, pero su déficit (escorbuto) es extremadamente raro en países desarrollados. Tomar megadosis de vitamina C no previene resfriados (metaanálisis Cochrane).
❌ "Estrés del día a día" — El estrés puntual (un examen, una discusión) no debilita el sistema inmune de forma clínicamente significativa. Es el estrés crónico y mantenido durante semanas o meses el que tiene impacto real.
¿Cuándo deberías preocuparte por tus defensas?
La frontera entre "me resfrío a menudo" y "tengo un problema inmunológico real" está en la frecuencia, gravedad y tipo de infecciones:
¿Cómo "subir las defensas"? Lo que funciona y lo que no
Lo que SÍ tiene evidencia:
Dormir 7-8 horas — El sueño es el mayor regulador natural del sistema inmune
Ejercicio moderado regular — 150 minutos/semana de actividad moderada mejora la función inmune
Dieta equilibrada — Rica en frutas, verduras, legumbres, pescado. La dieta mediterránea es antiinflamatoria
Mantener niveles adecuados de vitamina D — Suplementar si <30 ng/mL (muy prevalente en España a pesar del sol)
Vacunación — La forma más eficaz de "entrenar" al sistema inmune frente a patógenos específicos
No fumar — El tabaco altera la función de los macrófagos alveolares y la inmunidad mucosa
Gestionar el estrés crónico — Técnicas de relajación, ejercicio, terapia psicológica
Control médico adecuado — Si tienes una enfermedad crónica (diabetes, enfermedad autoinmune), mantenerla bien controlada
Lo que NO tiene evidencia sólida:
❌ Suplementos de vitamina C en megadosis sin control médico
❌ Echinacea, própolis, jalea real — Efecto anecdótico, sin evidencia robusta
❌ "Potenciadores inmunológicos" de herbolario
❌ Probióticos para "subir defensas" — Pueden tener beneficios digestivos, pero no hay evidencia de que mejoren la función inmune sistémica de forma clínicamente relevante en personas sanas
¿Cuándo deberías pedir cita con un inmunólogo?
Solicita valoración si:
✅ Tienes infecciones recurrentes que preocupan a tu médico de cabecera
✅ Te han encontrado inmunoglobulinas bajas y nadie te ha explicado por qué
✅ Tienes bronquiectasias sin causa clara (ni tabaquismo ni fibrosis quística)
✅ Estás en tratamiento inmunosupresor y tienes infecciones frecuentes
✅ Te han diagnosticado VIH y necesitas monitorización inmunológica
✅ Tienes antecedentes familiares de infecciones graves o inmunodeficiencia
✅ Quieres saber si realmente tienes un problema inmunológico o si tus defensas son normales
¿Cómo pedir cita en nuestra consulta?
Si te has visto reflejado en alguna de las 12 señales, estamos aquí para ayudarte.
Solicita tu valoración inmunológica →
📍 Carrer Nicaragua, 70, Bajos — 08029 Barcelona (Les Corts)
📞 93 410 84 00 · ✉️ citas@inmunologiabcn.es
Preguntas frecuentes sobre defensas bajas
¿Un hemograma normal significa que mis defensas están bien?
No necesariamente. El hemograma mide el número total de leucocitos, pero no evalúa la calidad de tus defensas. Puedes tener un hemograma normal y tener niveles bajos de inmunoglobulinas, déficit de subclases de IgG o una respuesta deficiente a vacunas. Un estudio inmunológico completo va mucho más allá del hemograma.
¿Puedo tener una inmunodeficiencia y no saberlo?
Sí. Se estima que el 70% de las personas con inmunodeficiencias primarias leves-moderadas no están diagnosticadas. El déficit selectivo de IgA (1 de cada 500 personas) es frecuentemente asintomático. La inmunodeficiencia común variable puede pasar años atribuyéndose a "mala suerte con las infecciones".
¿El estrés realmente baja las defensas?
El estrés crónico (semanas-meses) sí tiene un impacto medible en el sistema inmune: reduce la actividad de linfocitos T y NK, disminuye la producción de anticuerpos y aumenta la susceptibilidad a infecciones. El estrés puntual tiene un efecto mínimo y transitorio.
¿Tomar vitaminas sube las defensas?
Solo si tienes un déficit real. La suplementación de vitamina D cuando los niveles están por debajo de 30 ng/mL tiene evidencia de beneficio inmunológico. Tomar multivitamínicos sin necesidad no mejora el sistema inmune. La clave es una dieta equilibrada y corregir déficits específicos documentados.
¿Las defensas bajan con la edad?
Sí. A partir de los 60-65 años se produce un deterioro progresivo del sistema inmune llamado inmunosenescencia. Esto explica la mayor susceptibilidad a infecciones y la peor respuesta a vacunas en personas mayores. La vacunación adaptada y el estilo de vida saludable son especialmente importantes en esta etapa.
Referencias bibliográficas:
Bonilla FA, et al. Practice parameter for the diagnosis and management of primary immunodeficiency. J Allergy Clin Immunol. 2015;136(5):1186-1205.
Cohen S, et al. Chronic stress, glucocorticoid receptor resistance, inflammation, and disease risk. PNAS. 2012;109(16):5995-5999.
Hemilä H, Chalker E. Vitamin C for preventing and treating the common cold. Cochrane Database Syst Rev. 2013;(1):CD000980.
Martineau AR, et al. Vitamin D supplementation to prevent acute respiratory tract infections: systematic review and meta-analysis. BMJ. 2017;356:i6583.
Tangye SG, et al. Human Inborn Errors of Immunity: 2022 Update. J Clin Immunol. 2022;42(7):1473-1507.
Artículo revisado por el Dr. Juan Torres Canizales, especialista en Inmunología Clínica. Nº colegiado: 59114. Consulta en Barcelona.
InmunologíaBCN
Centro de Inmunología Clínica. Cuidado experto y personalizado para su bienestar inmunológico.
CONTACTO
UBICACIÓN
+34 93 410 84 00
© 2025. All rights reserved.
SITIO
Estamos en: Centre Mèdic Europa
Carrer Nicaragua,
70, Bajos, 08029 Barcelona.
